【医保飞检】政府工作报告划红线,医保基金监管保持高压态势
- 2026-04-20 01:31:30

医保基金是人民群众的“看病钱”“救命钱”。2026年政府工作报告明确提出:坚决打击欺诈骗保!释放出医保基金监管持续加压升级的明确信号。近年来,国家医保局持续加大基金监管力度,但医保基金使用链条长、环节多,欺诈骗保、违规使用等问题仍时有发生,监管形势依然严峻。

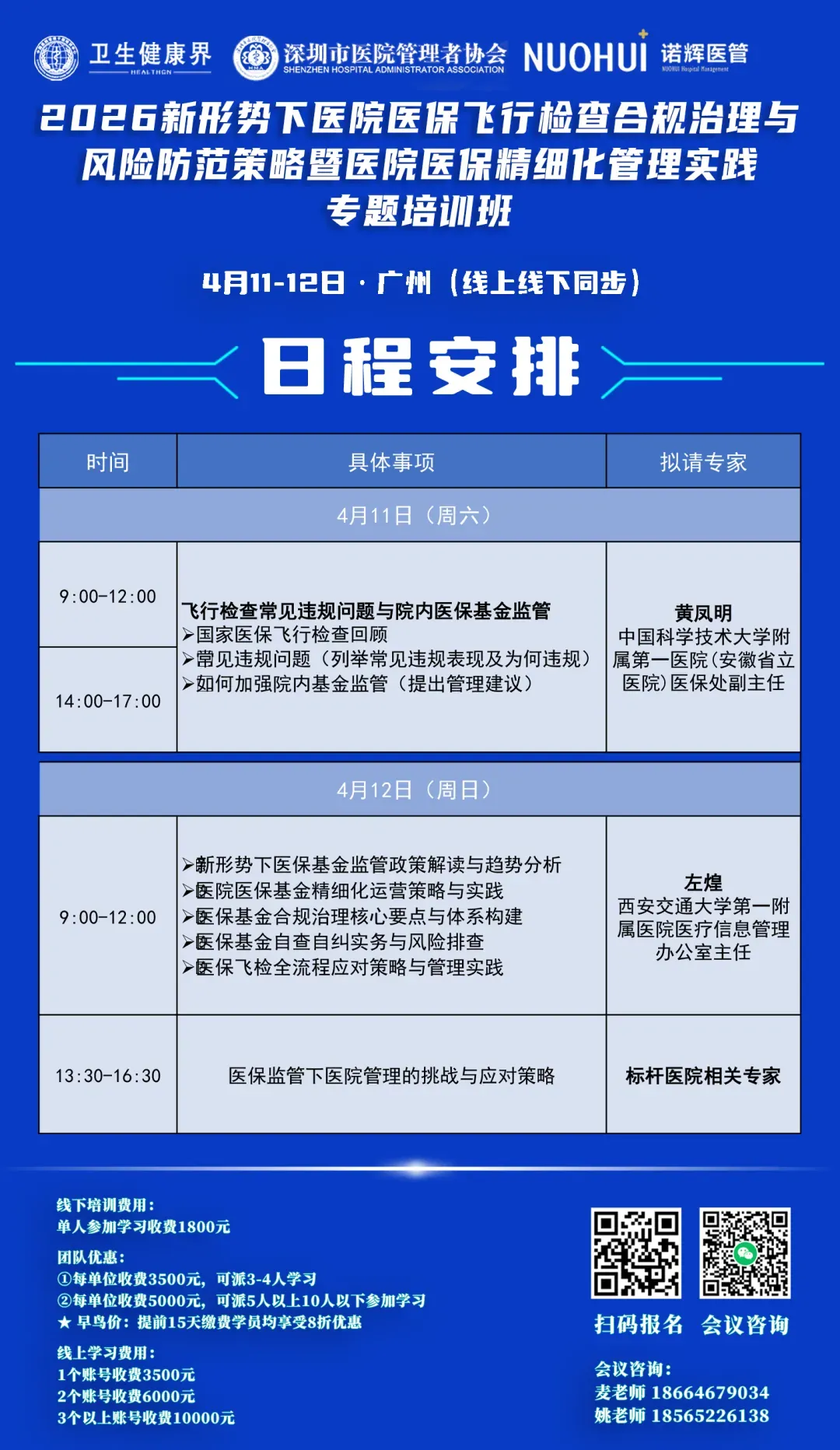
高压态势:全国一盘棋,监管无死角

2026年1月,国家医保局正式发布《关于做好2026年医疗保障基金监管工作的通知》,全方位筑牢医保基金安全防线。通知明确,年度飞检将聚焦三大重点:医保基金运行风险高、住院率畸高的地区;基金使用量大、问题线索集中的医药机构;骨科、肿瘤、检查检验等重点领域。
在中央层面,多部门协同推进形成合力。中央纪委国家监委明确将医保基金管理等领域突出问题纳入整治范围,要求着力整治农村集体“三资”管理、医保基金管理、养老服务等领域突出问题。国家医保局会同最高人民法院、最高人民检察院、公安部、财政部、国家卫生健康委等九部门,联合召开全国医保基金管理突出问题专项整治工作总结暨2026年工作部署会,强调要“更加坚持严的基调,巩固高压态势”,严查严打违法违规使用医保基金行为。
市场监管总局召开会议,部署2026年深化群众身边不正之风和腐败问题集中整治工作,明确要统筹推进“1+6+2”各项任务,配合有关部门推进医保基金管理、养老服务突出问题整治等6项任务。
地方积极响应。西双版纳州用数据说话:2025年专项整治追回医保基金2475.28万元,健全完善24项制度机制,参保人数较上年增加1万人。

铁腕手段:飞行检查常态化,违规必究

飞行检查已成为医保监管的利器。上海医保披露的2025年度飞行检查数据显示,2025年6月至10月,市区医保部门通过“四不两直、下查一级、交叉检查”方式,对34家定点医疗机构、150家定点零售药店开展飞行检查,发现部分机构存在过度诊疗、重复收费、串换诊疗项目等违法违规行为,涉及违规总费用622.07万元,行政处罚共计934.23万元。
上海市长宁区医保局2025年10月通报的飞行检查情况详细披露了违规行为的类型:过度诊疗、过度检查、重复收费、串换收费、分解收费、超范围支付、超标准收费、提供不必要的医药服务等。例如,有医疗机构为同一患者同时开展关节松动训练、红外线治疗、激光疗法等35种治疗;为1岁10个月婴儿行杵针、督灸治疗。
有业内人士表示,医保飞检已从“运动式抽查”转向常态化严管,任何医疗机构触碰医保红线必将付出代价。

精准打击:典型案例曝光,以案为鉴

各地医保部门陆续披露的典型案例,暴露出多种违法违规手段。
根据上海医保披露,松江区某医院存在过度检查、重复收费、串换诊疗项目等违规行为,涉及违规费用32.8余万元,被责令退回全部违规费用,并按1.5倍处以行政罚款49.3余万元。
青浦区某护理院经飞行检查发现,存在超范围支付问题,如关节松动训练(大关节)限有明确的关节障碍诊断,1个疾病过程支付应不超过1年,实际治疗过程超1年且未重新做康复评估下,超范围支付。同时还存在过度检查等违法违规行为,违规费用合计15.8余万元。
黄浦区某社会办中医院经飞行检查查明,存在过度诊疗、串换诊疗项目、重复收费、超标准收费等违法违规行为,违规费用高达40.3余万元,被处以1.5倍罚款60.5余万元。

制度创新:“驾照式记分”管到人

2024年9月,国家医保局发布《关于建立定点医药机构相关人员医保支付资格管理制度的指导意见》,借鉴“驾照扣分”方式,对定点医药机构相关责任人进行记分管理。
根据规定,相对较轻的记1-3分,重一点的记4-6分,更严重的记7-9分,最严重的欺诈骗保等行为记10-12分。一个自然年度内记分达到9分的,将暂停其医保支付资格1-6个月;累计记满12分的,终止之日起1年内不得再次登记备案;一次性记满12分的,终止之日起3年内不得再次登记备案。
这项制度正在各地加速落地。2026年1月,临沂市三部门联合印发《临沂市定点医药机构相关人员医保支付资格管理实施方案(试行)》,明确对多点执业医师和担任多家药店负责人的人员实行跨机构累积记分,并创新建立信用修复机制——相关人员通过参加医保公益活动、主动退回违规基金、参加法规学习等途径,年度最高可减免6分。
国家医保局基金监管司司长顾荣在新闻发布会上指出,在过往的监管工作中,无法精准监管到人是一个突出难题。“我们查处了大量违法违规案件,由于只能处理到机构,个人违法违规成本较低。特别是在一些欺诈骗保案件中,仅处理机构,这些人没有被打痛,有些人稍微改头换面就又重操旧业。”医保支付资格管理制度将监管对象由定点医药机构延伸至医务人员和药店经营管理人员,真正实现“监管到人”,将极大提高医保基金监管工作的精准性和震慑力。
上海在医师记分管理上率先发力。在浦东新区某中医院飞行检查中,发现该机构医保违法违规费用高达60余万元。在责令机构退回全部违规费用并按1.5倍处以行政罚款90余万元的同时,责任追究延伸到个人,对3名医师因超范围支付、重复收费等违规行为,分别从重各记3分处理。

科技赋能:大数据与人工智能助力监管

科技手段正在成为医保监管的“火眼金睛”。国家医保局在2026年监管工作通知中明确,将持续加大大数据监管模型的研发应用力度,以典型违法违规行为、药品耗材、诊疗项目、重点人群等为重点,不断丰富健全大数据监管模型矩阵。
药品追溯码成为打击“回流药”的利器。国家医保局继续开展应用药品追溯码打击医保领域违法违规问题专项行动,巩固打击倒卖医保回流药高压态势,精准打击倒卖回流药、串换医保药品、空刷套刷医保凭证、超量开药等涉药违法违规行为。
国家医保局还探索“人工智能+医保监管”的实践路径。基于医保影像云建设,探索“人工智能+影像识别”,精准发现植入类耗材异常、虚假检查等违法违规行为;基于多维数据采集,探索“人工智能+病例判读”,为过度诊疗、虚假诊疗等问题的监管提供线索支持。

数据背后:五年追回1200亿的监管成效

全国医疗保障工作会议披露的数据显示,过去5年里(2021-2025),全国各级医保部门通过协议处理、行政处罚等方式共追回医保资金约1200亿元。
2018年至2025年,中央财政累计为医疗保障投入超3万亿元,惠及超180亿人次看病报销;截至2025年6月,全国医保定点医药机构达110万家。
2025年上半年,全国共检查定点医药机构33.5万家,追回医保基金161.3亿元。同时,大量违法者被严肃追究刑事责任,据最高人民检察院统计,2025年1月至11月,全国检察机关共办理医保领域欺诈骗保犯罪审查起诉案件3500余人。
随着医保覆盖范围不断扩大、服务主体日益增多,基金监管的难度与挑战也同步提升。但监管高压态势持续彰显,从中央到地方,从制度完善到科技赋能,一张守护医保基金安全的防护网正在织密织牢。
医保基金监管已从单纯的“猫鼠博弈”转向规范化、常态化治理。随着大数据、人工智能等新技术深度应用,从项目监管向病种协同监管转变,每一分“救命钱”都将被置于阳光下高效运行。从业者当以此为鉴,不越红线、不碰高压线,共同守护好人民群众的健康保障。
+
2026为您服务


+
精品课程推荐